A completamento diagnostico sarà necessario richiedere indagini di laboratorio aggiuntive, tra cui dosaggio di PTH, fosforo, creatinina e filtrato glomerulare calcolato, metaboliti della vitamina D, calcio urinario delle 24-ore (Figura 1) [1].
I dati raccolti da anamnesi e visita, insieme ai risultati di laboratorio, in particolare il dosaggio del PTH, aiuteranno a orientarsi tra le varie cause di ipercalcemia severa, suddivisibili in
NON PTH-mediate e
PTH-mediate. Nella stragrande maggioranza dei casi (fino al 90%) la diagnosi differenziale si pone tra ipercalcemia maligna ed iperparatiroidismo primitivo [2-4], mentre meno frequenti sono tutte le altre cause riassunte in Tabella 1
Valori elevati o ai limiti superiori di PTH sono suggestivi di iperparatiroidismo primitivo, soprattutto in pazienti con ipercalcemia cronica anche asintomatica [4]. Oltre l’ipercalcemia, il profilo biochimico di tale condizione si caratterizza per valori di fosforo ridotti o ai limiti inferiori con un rapporto calcio/fosforo superiore a 3.3 [5]. Seppur rara, va esclusa l’ipercalcemia ipocalciurica familiare (FHH) attraverso la raccolta urine delle 24 ore per calcio e creatinina; il sospetto di FHH è forte in presenza di un rapporto fra clearance del calcio e clearance della creatinina [ClCa/ClCr = Calcio urine 24h/Calcio sierico) /(Creatinina urine 24h/Creatinina sierica)] inferiore a 0.010 [4].
Al contrario, il riscontro di valori di PTH ridotti (inferiori a 20 pg/mL) rende più improbabile l’ipotesi di iperparatiroidismo, a favore di cause non PTH-mediate. Prima fra tutte è l’ipercalcemia maligna. In questo caso, è più frequente che i pazienti siano sintomatici a causa della rapida insorgenza dell’ipercalcemia. Diversi i meccanismi fisiopatologici che portano a ipercalcemia: per osteolisi (carcinoma della mammella, mieloma), per eccesso di vitamina D (linfomi) o da secrezione di PTH-related potein (carcinomi squamosi) che non viene rilevato dal “semplice” dosaggio del PTH ma necessita di un’apposita metodica di laboratorio [3].
In caso di valori di PTH ridotti in cui le indagini non abbiano rilevato una causa maligna, si dovrebbe procedere con il dosaggio dei metaboliti della vitamina D. Valori elevati di 25(OH)D (calcidiolo), sopra i 150 ng/mL, sono indicativi di intossicazione da vitamina D. Sebbene non si conosca la dose minima necessaria a causare l’intossicazione, i casi descritti in letteratura riportano tutti dosi di vitamina D nettamente superiori rispetto a quelle usate nella pratica clinica [6]. Dall’altra parte, aumentati livelli di 1,25(OH)2D (calcitriolo) si ritrovano in caso di ingestione diretta di questo metabolita oppure nel caso di malattie granulomatose, come sarcoidosi e tubercolosi [1]. In queste patologie l’ipercalcemia è dovuta alla conversione non regolata di 25(OH)D a 1,25(OH)2D da parte dell’enzima 1-alfa-idrossilasi espresso nelle cellule mononucleate dei granulomi. Alle manifestazioni cliniche tipiche della malattia di base si accompagnano, perciò, ipercalciuria, PTH-ridotto, 25(OH)D ridotta e 1,25(OH)2D aumentata.
Infine, più raramente l’ipercalcemia severa è causata da altre condizioni che portano ad un aumentato riassorbimento osseo, elencate in tabella 1.
Conclusioni
Un accurato inquadramento diagnostico è di primaria importanza per una corretta gestione del paziente con ipercalcemia severa. Ipercalcemia maligna e iperparatiroidismo primitivo rappresentano le cause più frequenti di ipercalcemia severa, distinguibili l’una dall’altra grazie al dosaggio del PTH. Pochi altri dati clinici e bioumorali sono generalmente sufficienti ad orientarsi tra le altre cause meno frequenti.
Figura 1. Flowchart diagnostica nei pazienti con ipercalcemia severa. In evidenza ipercalcemia
maligna e iperparatiroidismo primitivo quali cause più frequenti.
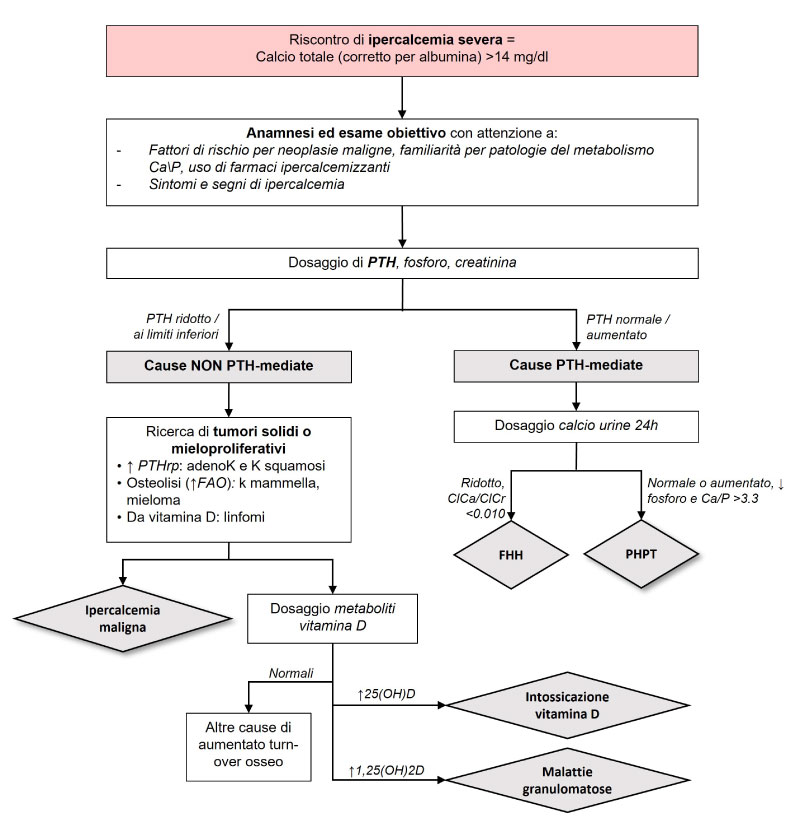 Abbreviazioni: PTH: paratormone; PHPT: iprparatiroidismo primitivo; FHH: ipercalcemia
Abbreviazioni: PTH: paratormone; PHPT: iprparatiroidismo primitivo; FHH: ipercalcemia
ipocalciurica familiare; ClCa/ClCr: rapporto clearence calcio-clearence creatinina; PTHrp:
parathyroid hormone-related peptide; FAO: fosfatasi alcalina isoenzima osseo.
Tabella 1. Cause di ipercalcemia
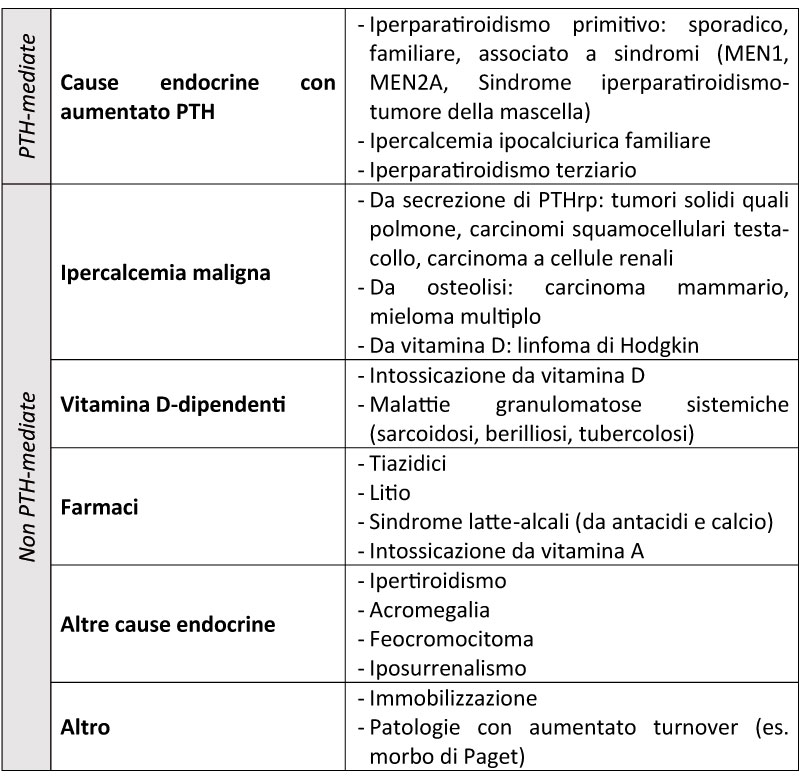 Abbreviazioni: PTH: paratormone; MEN: neoplasie endocrine multiple; PTHrp: parathyroid
Abbreviazioni: PTH: paratormone; MEN: neoplasie endocrine multiple; PTHrp: parathyroid
hormone-related peptide.





