

Dipartimento di Medicina Clinica e Sperimentale, Università di Catania
Corresponding author:
Prof.ssa Lucia Frittitta
Dipartimento di Medicina Clinica e Sperimentale
Università di Catania Ospedale Garibaldi
Via Palermo, 636 Catania 0957598702
fax 095472988 - [email protected]
La chirurgia bariatrica rappresenta uno dei trattamenti più efficaci nel trattamento dell’obesità; tuttavia, determinando una modifica permanente dell’anatomia gastrointestinale necessita di un follow-up a lungo termine che garantisca il raggiungimento di un adeguato stato nutrizionale, prevenendo l’insorgenza delle principali complicanze mediche associate.
Supporto nutrizionale
Le mutate condizioni anatomo-fisiologiche impongono un adattamento delle abitudini alimentari. I pazienti devono essere avviati ad un percorso nutrizionale che fornisca indicazioni comportamentali, nonché l’elaborazione di un piano alimentare che, rispettando la capacità gastrica residua, fornisca un adeguato apporto nutritivo e favorisca la prevenzione delle principali complicanze di seguito riportate.
Prevenzione dei sintomi gastrointestinali
Le modifiche anatomiche apportate possono comportare sintomi quali sazietà precoce, nausea e vomito con drastica riduzione dell’apporto calorico. Per la prevenzione di tali sintomi, i pazienti devono essere istruiti ad un’adeguata masticazione e al consumo di pasti piccoli, distanziati almeno 30 minuti dall’assunzione di bevande.
Prevenzione della malnutrizione proteica
È consigliato un apporto di proteine pari a 1,5 g/kg di peso ideale al giorno; in casi particolari può essere necessario un apporto pari a 2,1 g/kg di peso ideale/die. A seguito di tali interventi, l’introito proteico è spesso inferiore a causa della frequente avversione per i cibi carnei; in questi casi, è utile l'uso di integratori proteici liquidi.
Per prevenire la perdita di massa magra, è raccomandato un programma di attività fisica che preveda una moderata attività aerobica (almeno 150 min/settimana con un obiettivo di 300 min/settimana) e un allenamento di forza 2-3 volte/settimana.
Prevenzione delle ipoglicemie post-prandiali
In seguito all’ingestione di alimenti a elevata osmolarità (zuccheri, grassi) può manifestarsi precocemente (10-30 minuti dopo il pasto) la sindrome di Dumping caratterizzata da crampi addominali, nausea, vomito, diarrea e tachicardia. Più tardivamente (1-3 ore dopo il pasto) può manifestarsi una vera ipoglicemia reattiva. Nella maggior parte dei casi, tale complicanza può essere controllata con modifiche alimentari quali il consumo di pasti piccoli, frequenti, ricchi in fibre e proteine; è sconsigliato il consumo di zuccheri semplici. In caso di eventi ipoglicemici gravi con sintomi neuroglicopenici, devono essere escluse altre cause di ipoglicemia.
Supporto minerale e vitaminico
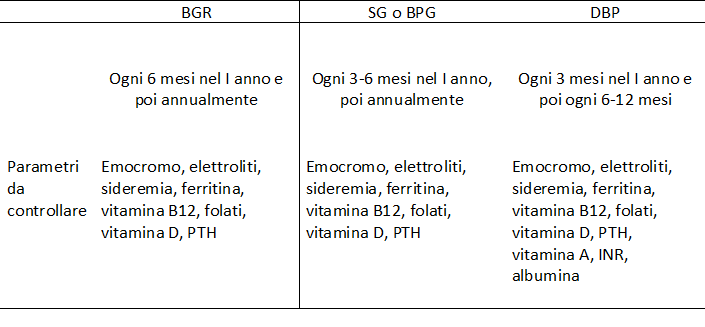
Le carenze nutrizionali si verificano in misura differente a seconda del tipo d’intervento e derivano dalla riduzione dell’introito calorico e dall’esclusione dal transito degli alimenti di tratti di intestino ove fisiologicamente avviene l’assorbimento delle sostanze nutritive. Le linee guida raccomandano, pertanto, in tutti i casi la supplementazione di micronutrienti, minerali (ferro, calcio, zinco, selenio, magnesio, rame, cromo) e vitamine (B1, B12, C, D), oggi disponibili in commercio in formulazioni precostituite. Nelle procedure a prevalente componente malassorbitiva è consigliata l’integrazione di vitamine liposolubili (A, E, K). È raccomandato il periodico monitoraggio biochimico al fine di individualizzare la supplementazione (tab.1).
È, inoltre, consigliata la valutazione della densità minerale ossea ogni 2 anni dall’intervento.
TABELLA 1: Valutazione dei parametri biochimici nel follow-up dei pazienti sottoposti a chirurgia bariatrica
Riferimenti Bibliografici