Introduzione
Il morbo di Paget (MdP) dell’osso è un disordine scheletrico caratterizzato da anomalie focali nel rimodellamento osseo in uno (forma monostotica) o più (forma poliostotica) siti scheletrici. Rappresenta uno dei disordini del metabolismo osseo più frequente nella popolazione anziana dopo l’osteoporosi, con un’incidenza dell’1% nei soggetti con oltre 55 anni di età [1]. LaMdP interessa perlopiù il genere maschile e presenta una peculiare distribuzione geografica, con più alta prevalenza in alcune regioni dell’Inghilterra, in Francia, Spagna, Italia e comunque in paesi come Australia, Nuova Zelanda e Nord America, riflettendo un’aumentata frequenza di ascendenti di origine europea. Negli ultimi anni è stata osservata una riduzione dell’incidenza di casi di MdP, così come anche della loro severità, in accordo con il possibile intervento di fattori ambientali nella genesi di questa malattia come, ad esempio, la controversa infezione da virus lenti (es. virus del morbillo e virus respiratorio sinciziale) o traumi locali dell’osso o tossine ambientali [2]. La patogenesi della malattia rimane tuttavia sconosciuta, sebbene fattori genetici entrino in gioco per come suggerito dalla familiarità riscontrata in molti casi. Mutazioni in SQSMT1, gene che codifica per la proteina p62, coinvolta nella via di segnale del fattore nucleare kappa B (NF-kB), sono state identificate nel 40%-50% dei casi familiari e nel 5%-10% dei casi sporadici di MdP [3].
Sul piano anatomopatologico, l’osso pagetico si caratterizza per un aumento del numero e dell’attività degli osteoclasti e per una aumentata e disorganizzata attività degli osteoblasti cui si accompagna aumentata vascolarizzazione e fibrosi midollare che rende l’osso più fragile e pertanto soggetto a deformità e fratture. Le sedi prevalentemente colpite dal MdP sono il bacino, la colonna vertebrale, il femore, la tibia e il cranio [1].
Espressione clinica
La classica presentazione con dolore e deformità ossee, per come descritta per la prima volta da Sir James Paget nel 1887, oggi, in realtà è poco frequente, ed il clinico solitamente sospetta il MdP a seguito di indagini radiologiche o bioumorali (es. aumento della fostatasi alcalina) eseguite talora per altro fine. Il dolore osseo, che rimane comunque nel 73% dei casi il sintomo che induce il paziente a rivolgersi al medico, è tipicamente sordo, presente anche a riposo e scarsamente localizzato, o di tipo meccanico, accentuato dal carico che potrebbe determinare microfratture e lesioni litiche localizzate. Il dolore viene ricondotto all’esaltata attività metabolica dell’osso pagetico, sebbene solo la metà dei pazienti con fosfatasi alcalina aumentata ne è sintomatico. Oltre al dolore, altre possibili manifestazioni alla prima presentazione sono la deformità ossea del distretto colpito (presente nel 21,5% dei pazienti), seguita da sordità (8,9%) e frattura patologica (8,5%) [4]. A seconda della sede colpita, l'osteoartrite può complicare il quadro clinico e rendere sintomatico il paziente con MdP. Lo scompenso cardiaco ad alta portata, per via dell’aumentata vascolarizzazione dell’osso pagetico è invece un evento inconsueto, così come è rara la possibile trasformazione maligna in osteosarcoma che coinvolge lo 0.3% dei pazienti [5].
Diagnostica biochimica
La fosfatasi alcalina totale rimane il marcatore bioumorale più sensibile per il MdP. Come altri marcatori di turn-over osseo, le concentrazioni di fosfatasi alcalina sono aumentate in pazienti con MdP in fase attiva. Usualmente, non si riscontrano alterazioni del metabolismo fosfo-calcio ed i livelli di PTH risultano nei limiti della norma [1]. Una lieve ipercalcemia potrebbe riscontrarsi in casi di malattia poliostotica o particolarmente estesa. Occorre ricordare, comunque, che i valori di fosfatasi alcalina tendono a rientrare nei limiti della norma a seguito della terapia con bisfosfonati, e che normali valori in pazienti non trattati non consentono di escludere alcune forme di MdP monostotiche e poco estese, in cui potrebbe risultare utile il dosaggio dell’isoenzima osseo della fosfatasi alcalina.
Diaqgnosi per immagini
Le tipiche alterazioni dell’osso riconoscibili in radiologia in corso di MdP sono riassunte in Tabella 1: sebbene singolarmente non specifiche, quando presenti in associazione, consentono di formulare il sospetto di MdP.
La scintigrafia ossea (Fig. 1b) è più sensibile della radiografia classica nel rilevare le sedi coinvolte da MdP ed è indicata per valutarne la localizzazione in caso di forme poliostotiche; potrebbe tuttavia risultare negativa in caso di malattia non in fase di attività. L’esame radiografico mirato rimane sempre consigliato nel caso vi sia il sospetto di MdP (Fig.1a)
Altre indagini come la TC o la RMN trovano indicazione per eventuale diagnosi differenziale con le metastasi ossee oste addensanti come, ad esempio, nel carcinoma della prostata o nel riconoscimento dell’osteosarcoma: nei casi, che rimangono dubbi, è opportuno procedere alla biopsia ossea per l’accertamento diagnostico [1].
Conclusioni
La MdP è una malattia non infrequente soprattutto dopo i 50 anni. Il suo corretto e tempestivo inquadramento consente una terapia precoce in grado di ridurre le complicanze e migliorare la qualità di vita dei pazienti che ne sono affetti.
Tabella1 Presentazione clinica e radiologia convenzionale nel M. di Paget
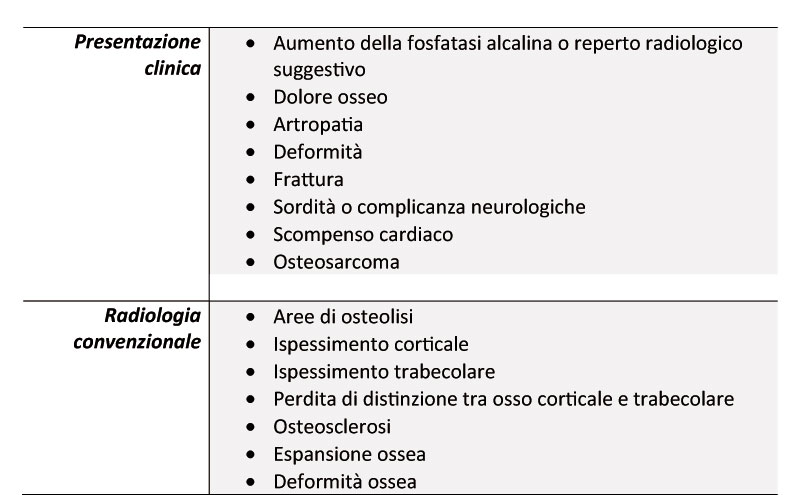 Figura 1
Figura 1 Radiografia (pannello a) e scintigrafia ossea (pannello b) in un caso di M. di Paget. Sono evidenti letipiche lesioni pagetiche a livello della pelvi (sinistra)
 Conflitti di interesse:
Conflitti di interesse: L'autrice dichiarano di non avere conflitti di interesse
Consenso informato: Lo studio presentato in questo articolo non ha richiesto sperimentazione umana
Studi sugli animali:. L'autrice non hanno eseguito studi sugli animali
Riferimenti bibliografici





