La gestione del paziente con lipodistrofia
Giovanni Ceccarini1, Silvia Migliaccio2, Ferruccio Santini1
1Centro Obesità e Lipodistrofie U.O. di Endocrinologia I, Azienda Ospedaliero Universitaria di Pisa, Pisa. Italia; 2Dipartimento di Scienze del Movimento, Umane e della Salute, Università Foro Italico di Roma, Roma, Italia
Corrisondenza
Prof. Giovanni Ceccarini,
U.O. di Endocrinologia I, Azienda Ospedaliero Universitaria di Pisa, Pisa Italia. Via Paradisa2, 56100 Pisa, Italia.
e-mail: [email protected]
Introduzione
Le sindromi lipodistrofiche costituiscono un gruppo eterogeneo di malattie caratterizzate dalla perdita più o meno estesa di tessuto adiposo sottocutaneo, in assenza di uno stato di deprivazione nutrizionale o di aumentato catabolismo.
Esistono oltre quaranta forme diverse di lipodistrofia e per una dettagliata analisi dei vari sottotipi rimandiamo alle più recenti rassegne e linee guida sul tema [1-5].
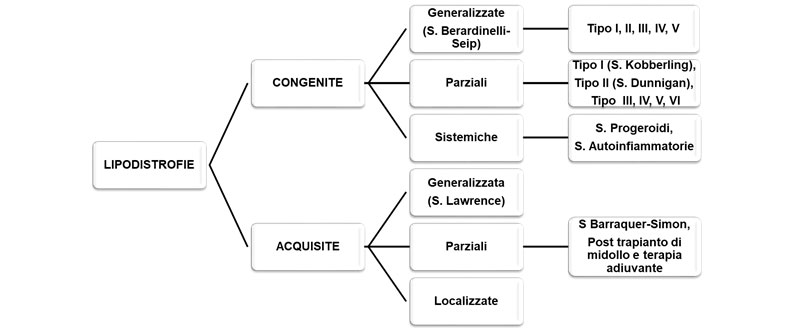
In base all’eziologia, le lipodistrofie vengono distinte in genetiche o acquisite e, in base al grado di perdita del tessuto adiposo, in generalizzate o parziali (figura 1) [3]. Le forme congenite includono sottotipi a trasmissione autosomico recessiva e dominante mentre le forme acquisite riconoscono di solito una causa autoimmune con l’eccezione di quelle causate dalla terapia antiretrovirale, in pazienti HIV positivi o quelle (estremamente) localizzate causate dalla iniezione sottocutanea di insulina o di altri farmaci [3].
La prevalenza (escludendo la lipodistrofia associata ad HIV) è stimata attorno a 3.07 casi per milione di individui (0.23 casi per milione per quanto riguarda le forme generalizzate e 2.84 casi per quanto riguarda le forme parziali) [3].
Nei soggetti lipodistrofici l’espandibilità del tessuto adiposo, e la sua capacità di accumulare un surplus energetico, viene superata anche per apporti calorici minimi. Questo comporta da un lato un accumulo di lipidi in siti ectopici quali fegato, muscolo, rene e pancreas e dall’altro la cronica riduzione dei livelli circolanti dell’ormone leptina. Bassi livelli di leptina stimolano il senso di fame, alimentando un circolo vizioso che porta ad un progressivo accumulo ectopico di grasso. A livello periferico viene meno l’azione che favorisce l'utilizzo del glucosio e degli acidi grassi da parte del muscolo scheletrico con conseguente lipotossicità. L’accumulo ectopico di grasso intramuscolare ed epatico contribuisce allo sviluppo di resistenza insulinica.
Le sindromi lipodistrofiche sono quindi caratterizzate da molteplici alterazioni ormonali e metaboliche, quali insulino-resistenza con precoce comparsa di diabete mellito, ipertrigliceridemia grave, steatosi epatica non alcolica (NAFLD) ed un quadro analogo a quello dell’ovaio policistico [1]. In alcuni pazienti tali complicanze possono condurre a nefropatia e retinopatia diabetica, pancreatite acuta dovuta alla grave ipertrigliceridemia e chilomicronemia, cirrosi epatica e patologie cardiovascolari ad insorgenza precoce. In alcuni sottotipi di lipodistrofia sono più frequenti cardiomiopatie e nefropatie, anomalie della conduzione cardiaca, miopatie, alterazioni ossee ed un aumentato rischio di neoplasia. Inoltre, il paziente lipodistrofico lamenta spesso sintomi somatici con dolore osseo ed un aumentato rischio di neoplasia.
Inoltre, il paziente lipodistrofico lamenta spesso sintomi somatici con dolore predominante e
riduzione del tono dell’umore, fenomeni non ancora ben caratterizzati dal punto di vista
fisiopatologico.
Diagnosi delle lipodistrofie
La presenza di lipodistrofia può essere sospettata in soggetti con assenza parziale o generalizzata di tessuto adiposo e convalidata da misure antropometriche come la plicometria e/o esami strumentali come la densitometria a doppio raggio fotonico (DXA) e la risonanza magnetica totalbody (MRI). La presenza di specifiche caratteristiche fisiche, anamnestiche e la presenza di comorbidità possono incrementare il sospetto di lipodistrofia (tabella 1) [4]. I livelli di leptina non sono determinanti per la diagnosi. Nel caso di sospetto clinico ben definito possono essere richiesti i relativi test genetici: la genotipizzazione può includere un sequenziamento limitato a un gene o a un gruppo di geni candidati. La diagnosi differenziale include condizioni che si presentano con grave calo ponderale (malnutrizione, anoressia nervosa, diabete mellito non controllato, insufficienza corticosurrenalica, cachessia neoplastica, atrofia associata ad HIV, infezioni croniche) [5]. Le lipodistrofie generalizzate possono essere confuse anche con acromegalia, mentre le lipodistrofie parziali possono entrare in diagnosi differenziale con la sindrome di Cushing o con forme di obesità centrale (tabella 1).
Terapia
Il trattamento delle lipodistrofie ha lo scopo di migliorare innanzi tutto le complicanze metaboliche associate alla patologia, dato che mortalità e morbidità risultano attenuate da un intervento precoce. La dieta ipocalorica a basso contenuto lipidico e l'esercizio fisico sono parte integrante del piano terapeutico [2]. La dieta può essere difficile da seguire perché i pazienti, in particolare nelle forme generalizzate, sono in genere iperfagici a causa della carenza di leptina. L'esercizio fisico può migliorare la sensibilità insulinica ma è controindicato in pazienti con grave cardiomiopatia.
La metformina è il farmaco di prima scelta nel trattamento del diabete e dell'insulino-resistenza [2]. I tiazolidinedioni sono stati impiegati nelle forme parziali di lipodistrofia ma il loro utilizzo è dibattuto [2]. Nei casi in cui non si raggiunga un adeguato controllo glicemico, è indicato passare alla terapia insulinica. Per l’ipertrigliceridemia è necessario aumentare l’apporto di acidi grassi polinsaturi (omega 3) da associare eventualmente a fibrati [2]. La Metreleptina (leptina umana ricombinante) migliora le alterazioni metaboliche dei pazienti con lipodistrofia generalizzata: riduce l'iperfagia con conseguente calo ponderale, riduce la glicemia a digiuno e determina una riduzione dei livelli di emoglobina glicata (Hb A1c) mediamente del 2% dopo un anno di trattamento [2].
La Metreleptina riduce inoltre livelli di trigliceridi fino al 60% e migliora la steatosi epatica riducendo il contenuto epatico di lipidi e attenuando l'infiammazione [2]. Favorisce inoltre la regolarizzazione del ciclo mestruale e può abbassare la proteinuria, riducendo l’iperfiltrazione glomerulare tipica di alcune forme [2]. Il trattamento delle complicanze associate a lipodistrofia mediante Metreleptina è approvato dall’Agenzia Europea del Farmaco (EMA). In Italia, dal Maggio 2020, il trattamento viene dispensato dal sistema sanitario nazionale, esclusivamente per le forme generalizzate, a seguito di piano terapeutico ospedaliero.
Infine, i cambiamenti estetici causati dalla lipodistrofia possono portare a disagio psicologico, con la necessità di un supporto psicologico. La chirurgia plastica può contribuire a migliorarne l'aspetto estetico ed i possibili interventi includono il trapianto autologo di tessuto adiposo, fillers dermici o innesti per trattare la lipoatrofia facciale, la liposuzione delle aree con eccessivo deposito adiposo (come il collo) e l'impianto di protesi mammarie nei casi di ipoplasia.
Conclusioni
La lipodistrofia è una malattia rara, poco conosciuta e sotto-diagnosticata. La presenza di centri di riferimento è necessaria per un corretto inquadramento e gestione ottimale di questi pazienti. Lo studio di queste malattie rare ha subito recentemente un grande impulso e la costituzione di un registro Europeo [6], a cui afferiscono i principali Centri internazionali, contribuirà ad accelerare l'acquisizione delle conoscenze.
La costituzione da parte della Società Italiana di Endocrinologia
(
http://www.societaitalianadiendocrinologia.it/html/cnt/Lipodistrofie.asp)
di un gruppo di studio sulle lipodistrofie è in linea con questa necessità..
Figura 1. Classificazione delle principali forme di lipodistrofia.
 Conflitti di interesse Gli autori dichiarano di non avere conflitti di interesse
Conflitti di interesse Gli autori dichiarano di non avere conflitti di interesse
Consenso informato Lo studio presentato in questo articolo non ha richiesto sperimentazione umana
Studi sugli animali Gli autori non hanno eseguito studi sugli animali
Riferimenti Bibliografici
- Garg A (2011) Clinical review: Lipodystrophies: genetic and acquired body fat disorders. J Clin Endocrinol Metab Nov;96(11):3313-25.
- Brown RJ, Araujo-Vilar D, Cheung PT, et al (2016) The Diagnosis and Management of Lipodystrophy Syndromes: A Multi-Society Practice Guideline. J Clin Endocrinol Metab Dec;101(12):4500-4511.
- Araujo-Vilar D, Santini F (2019) Diagnosis and treatment of lipodystrophy: a step-by-step
approach. J Endocrinol Invest Jan;42(1):61-73.
- Handelsman Y, Oral EA, Bloomgarden ZT, et al (2013) The clinical approach to the detection oflipodystrophy -an AACE consensus statement. Endocr Pract. Jan-Feb;19(1):107-16.
- Foss-Freitas MC, Akinci B, Luo Y, et al (2020) Diagnostic strategies and clinical management of lipodystrophy. Expert RevEndocrinolMetab. Mar;15(2):95-114.
- von Schnurbein J, Adams C, Akinci B, Ceccarini G et al (2020) European lipodystrophy
registry: background and structure. Orphanet J Rare Dis Jan 15;15(1):17.
Scarica Articolo PDF


