Una richiesta di consulenza endocrinologica urgente dall’Oncologia
Viene inviato in urgenza dai colleghi oncologi il signor M.G., di anni 72, per il riscontro di espanso sellare alla RMN encefalo e sella con mdc. In anamnesi: adenocarcinoma polmonare (caratterizzazione fenotipica: CD56 - /CK(PAN) + /CK7 + /Cromogranina - /p63 -/TTF1+-/indice di attività proliferativa valutato con Ki-67:80%, EGFR WT, ALK non traslocato, ROS-1 non traslocato, PDL1 = 20%), con replicazioni linfonodali, epatiche, ossee e renali, già trattato con radio e chemioterapia, in trattamento immunoterapico con Nivolumab da circa 4 mesi. Familiarità positiva per diabete mellito e adenoma ipofisario (figlia portatrice di prolattinoma).
Il paziente era stato recentemente trattato con terapia tireostatica per un quadro di tireotossicosi: TSH 0.06 uU/ml (v.n. 0.25 - 4.50), FT4 15.4 pg/mml (v.n. 5.5 - 12.0), FT3 4.6 pg/ml (v.n. 2.4 - 4.0). Agli esami di controllo, a poche settimane di distanza: concentrazioni di TSH 56.17 uU/ml, FT4 < 2.5 pg/ml, FT3 2.8 pg/ml, per cui era stato sospeso il metimazolo e iniziata terapia con l-tiroxina.
Dopo circa un mese comparsa di cefalea, vertigini, tremori e nausea, sintomi che il paziente attribuisce alla terapia con l-tiroxina, per cui ne sospende autonomamente l’assunzione.
Gli esami portati in visione in ambulatorio mostrano: ACTH 18.9 pg/ml (v.n. 0.0 - 46.0), cortisolo 31 ng/ml (v.n. 67 – 226), TSH 1.67 μU/ml, FT4 < 2.5 pg/ml, FT3 2.7 pg/ml, LH 0.7 mU/ml (v.n. 1.2 - 8.6). Glicemia ed elettroliti nella norma.
Si configura quindi un quadro di deficit di ACTH e TSH.
All'ecografia tiroide di volume normale, ad ecostruttura bilateralmente lievemente ipervascolarizzata (+), ipoecogena (+) dismogenea (++), per la presenza di aree ipoanecogene ed alcuni setti fibrosi intraparenchimali senza noduli definiti.
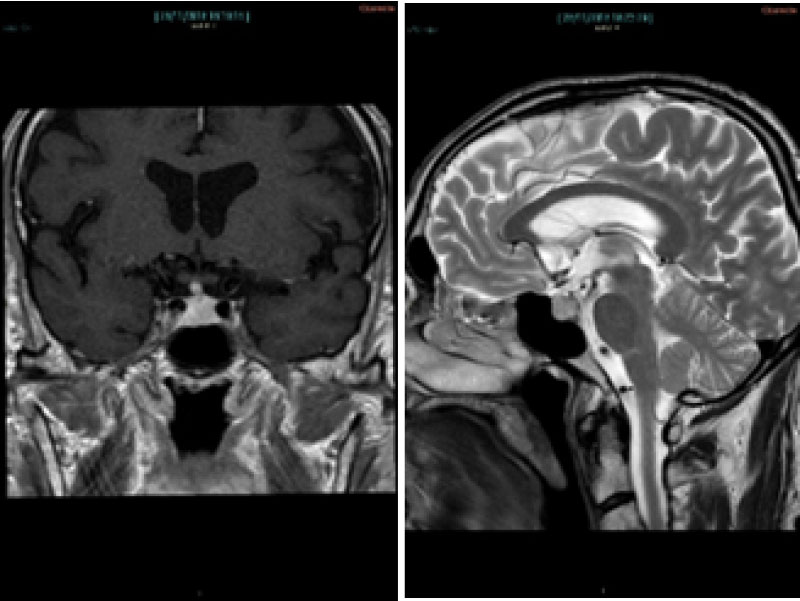
Alla RMN encefalo e sella turcica con mdc:
Ghiandola ipofisi globosa ma con normale intensità di segnale sia prima che dopo infusione endovenosa di mezzo di contrasto. Il peduncolo ipofisario è corto, ispessito e leggermente deviato a destra. Libere le cisterne sovrasellari. Ben visibili gli spazi subaracnoidei della base e della volta.
Cavità ventricolari normo conformate, in asse. Non lesioni replicative a livello encefalico.
Risposte
1) Adenoma ipofisario2) Apoplessia ipofisaria3) Metastasi ipofisaria
4) Ipofisite
La risposta corretta è la risposta numero:
4
Risposta Corretta Nr.4
Ipofisite
Il nostro caso descrive un quadro di ipofisite correlata al trattamento con inibitori dei check-point immunologici (ICI – di grado G2), anticorpi monoclonali che hanno portato ad un drastico aumento della sopravvivenza in alcuni tumori altamente aggressivi, ma hanno il costo di effetti collaterali autoimmunitari che interessano numerosi tessuti, tra cui le ghiandole endocrine. Le endocrinopatie, fra cui l'ipofisite (I), sono infatti tra i più frequenti eventi avversi correlati al trattamento ICI. Il signor M.G. è in terapia da 4 mesi con Nivolumab un anticorpo anti-PD1.
Il quadro radiologico associato a ICI-I può precedere la comparsa delle alterazioni biochimiche. Alla risonanza magnetica è possibile osservare un incremento dimensionale diffuso della ghiandola e un ispessimento del peduncolo ipofisario, reperti che riscontriamo nella RMN eseguita dal nostro paziente. Le sezioni sagittale in T2 e coronale in T1 evidenziano infatti una ghiandola ipofisi globosa, con normale intensità di segnale in situazione di base e omogenea al contrast enhancement, in assenza di nodularità definite dopo somministrazione di mezzo di contrasto. L'imaging permette quindi di escludere la presenza di metastasi ipofisarie e di adenomi ipofisari in accordo anche con una sintomatologia insorta acutamente e non in modo progressivo (riposte 1 e 3 errate). La RMN esclude inoltre l'ipotesi diagnostica di apoplessia ipofisaria: non si riscontrano aree di emorragia e necrosi nel contesto di un adenoma ipofisario, il segnale è infatti omogeneo sia in condizione di base che dopo somministrazione di mezzo di contrasto. Si riscontra infine un peduncolo ipofisario ispessito, reperto non specifico ma senza dubbio suggestivo di ipofisite (risposta 2 errata).
I criteri diagnostici di ICI-I non sono attualmente standardizzati: secondo alcune proposte, la diagnosi di ICI-I può essere effettuata in caso di ≥2 deficit ipofisari (comprendenti ipotiroidismo o iposurrenalismo secondario) oppure ≥ 1 deficit ipofisario associato ad alterazioni RM in presenza di sintomi suggestivi.
Dal punto di vista laboratoristico, i più comuni deficit ormonali riscontrati in corso di ipofisite da ICII sono l’iposurrenalismo (80%), l’ipotiroidismo (85%) e l’ipogonadismo (75%) secondari. Agli esami ematici eseguiti poche settimane dopo l'inizio della terapia con Nivolumab, il signor M.G. presentava un quadro di tireotossicosi per cui era stato erroneamente trattato con farmaci tireostatici. Erroneamente perché le tireotossicosi da ICI sono con pochissime eccezioni dovute a tiroiditi distruttive in cui la tireotossicosi è dovuta al repentino rilascio in circolo di ormoni tiroidei preformati ed è transitoria. Di conseguenza le linee guida suggeriscono il solo uso di farmaci sintomatici (betabloccanti). Nel caso clinico descritto, dalla fase di tireotossicosi si è passati a quella di un ipotiroidismo primitivo (andamento tipico di una tiroidite distruttiva) che è poi evoluto in un ipotiroidismo centrale per la sopravvenuta ipofisite che causava anche iposurrenalismo centrale. Gli ultimi esami mostravano quindi concentrazioni di ACTH e TSH inappropriatamente normali per i livelli francamente bassi di cortisolo e FT4.
Il paziente è stato pertanto trattato immediatamente con cortisonici (dapprima idrocortisone 100 mg im e poi impostata terapia sostitutiva con cortone acetato) e solo dopo alcuni giorni (per evitare di scatenare una crisi surrenalica) con l-tiroxina.
Non c’è invece evidenza che il trattamento con alte dosi di corticosteroidi migliori il decorso dell’ipofisite pur potendo essere indicato in casi particolari con importante effetto massa e cefalea non responsiva ad altri farmaci o con difetti del campo visivo.
In questo contesto clinico è opportuna, inoltre, la verifica dei livelli di gonadotropine e testosterone, che il paziente ha eseguito successivamente, con l’evidenza di un quadro di ipogonadismo ipogonadotropo. Non è indicato invece il dosaggio di GH, costituendo la neoplasia in fase attiva una controindicazione al trattamento con rhGH. È importante sottolineare che la normalità del quadro RMN non esclude la diagnosi di ipofisite, essendo il quadro radiologico talvolta lieve e comunque reversibile in 2-27 (in media 15) settimane; nel nostro caso, la risonanza magnetica della sella turcica eseguita dal paziente a distanza di 9 mesi è risultata nella norma: è quindi fondamentale il timing di esecuzione dell’imaging radiologico. Da sottolineare come l’iposurrenalismo (che può essere anche l’unico deficit presente) sia in genere permanente mentre ipotiroidismo ed ipogonadismo si risolvono spontaneamente in circa la metà dei casi.
Trattandosi di un caso di tossicità da immunoterapia di grado G2, il trattamento con Nivolumab non è stato sospeso, provvedimento indicato nei casi di tossicità di grado severo anche se non c’è evidenza che la sospensione dell’immunoterapia modifichi il decorso dell’ipofisite. È pertanto fondamentale la gestione integrata del paziente fra oncologo ed endocrinologo per valutare il singolo caso clinico.
Bibliografia di riferimento
- Husebye ES, Castinetti F, Criseno S, Curigliano G, Decallonne B, Fleseriu M, Higham CE, Lupi I, Paschou SA, Toth M, van der Kooij M, Dekkers OM. Endocrine-related adverse conditions in patients receiving immune checkpoint inhibition: an ESE clinical practice guideline. Eur J
Endocrinol. 2022 Oct 25;187(6):G1-G21.
- Nervo, A., D’Angelo, V. & Arvat, E. Ipofisite da inibitori dei checkpoint immunologici. L'Endocrinologo 2’021;22, 244–246 Patti L, Musso L, Ferone D, Albertelli M Inibitori dei checkpoint immunitari e patologia tiroidea L’Endocrinologo 2022,23:125–132
- Linee guida GESTIONE DELLA TOSSICITÀ DA IMMUNOTERAPIA, Linea guida pubblicata nel Sistema Nazionale Linee Guida. Roma, 25 maggio 2020. Aggiornamento dicembre 2021. Addendum pubblicato 9 gennaio 2023
- Thompson JA, Schneider BJ, Brahmer J, et al. Management of immunotherapy-related toxicities, NCCN Clinical Practice Guidelines in Oncology. J Nat Compr Canc Netw 2019;17(3):255-89.
Autori
1Gaia Biolcati Rinaldi,
[email protected]
2Luca Borgatti,
[email protected]
1Maria Rosaria Ambrosio,
[email protected]
1UO di Endocrinologia e Malattie del Ricambio UOL Sezione di Endocrinologia Medicina Interna e Geriatria, Dipartimento di Scienze Mediche, Università degli Studi di Ferrara
2UO di Neuroradiologia, Dipartimento di Neuroscienze, Azienda Ospedaliera Universitaria di Ferrara



