Introduzione
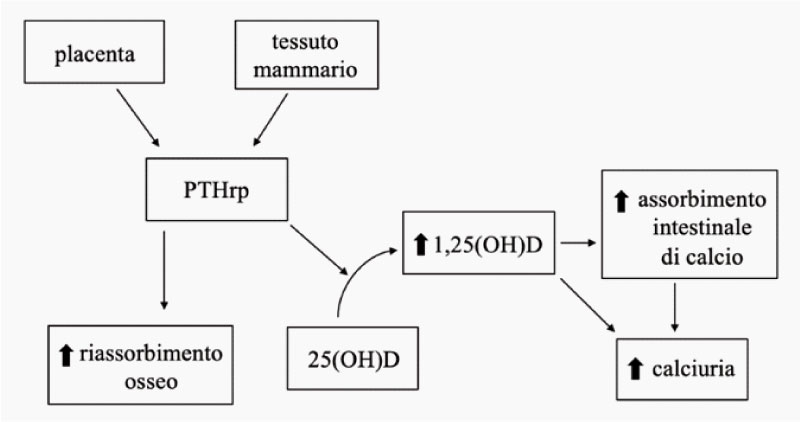
Durante la gravidanza hanno luogo una serie di cambiamenti nell’omeostasi minerale per fare fronte all’aumentato fabbisogno di calcio, utile a garantire un’adeguata mineralizzazione scheletrica fetale e una sufficiente quantità di calcio nel latte materno [1]. Le donne affette da ipoparatiroidismo e pseudo-ipoparatiroidismo sono esposte, in assenza di adeguata supplementazione, a un cronico stato di ipocalcemia; necessitano pertanto di particolare attenzione in corso di gravidanza, dal momento che alterazioni nei livelli di calcio possono impattare negativamente sullo sviluppo fetale [2]. Nello specifico, una condizione di ipocalcemia materna può causare l’insorgenza di iperparatiroidismo secondario nel feto, con conseguente ridotta mineralizzazione del suo scheletro fino al possibile sviluppo di fratture intrauterine. Tale condizione, tuttavia, si verifica solo in presenza di livelli di calcio severamente ridotti, dal momento che per adeguare le necessità fetali lo ione viene inizialmente reso disponibile a spese dello scheletro materno. L’ipocalcemia può provocare inoltre spasmi uterini, con aumentato rischio di aborto e complicanze ostetriche. Al contrario, uno stato di ipercalcemia da sovradosaggio può bloccare lo sviluppo delle paratiroidi fetali. Anche in pazienti normalmente ben compensate dal punto di vista terapeutico, l’insieme di cambiamenti metabolici che avviene durante la gestazione può esitare in alterazioni nel fabbisogno di calcio e vitamina D e comportare frequente necessità di modifiche delle posologie.
Gestione pratica durante la gravidanza
Le attuali linee guida sulla gestione dell’ipoparatiroidismo in gravidanza [2] raccomandano di utilizzare, secondo giudizio clinico, supplementazioni a base di calcio, calcitriolo e colecalciferolo, dimostrate sicure, mentre suggeriscono di sospendere terapie in corso con diuretici tiazidici o con paratormone ricombinante (hPTH).
Viene consigliato come target il mantenimento della calcemia (calcio totale corretto per albumina o calcio ionizzato) nel range medio-basso di norma, al fine di limitare il rischio di ipercalciuria, di per sé aumentato in gravidanza. Si raccomanda un monitoraggio dei livelli di calcio ogni 3-4 settimane durante tutta la gestazione, da anticipare a 1-2 settimane in caso di modifiche nei dosaggi. Sono da monitorare anche i livelli di fosforo, 25-OHvitaminaD e calciuria su urine delle 24h, da mantenere all’interno dei range di riferimento.
Risulta fondamentale educare le pazienti riguardo ai sintomi di possibile ipo- o ipercalcemia, all’insorgere dei quali devono immediatamente misurare i livelli di calcio e anticipare i controlli. Tali raccomandazioni sono da estendersi anche alle pazienti affette da pseudo-ipoparatiroidismo e malattie correlate, come indicato dal relativo Consensus Statement [3], che consiglia di gestire l’ipocalcemia in gravidanza secondo le linee guida correnti dell’ipoparatiroidismo, sottolineando inoltre l’importanza di verificare precocemente nei neonati di madri affette i livelli di calcio, fosforo e TSH.
La letteratura, infine, concorda sull’importanza della multidisciplinarietà nella gestione della gravidanza di donne ipocalcemiche, dove la coordinazione tra endocrinologi, ostetrici e pediatri risulta imprescindibile.
Dati real-life: l'eperienza italiana
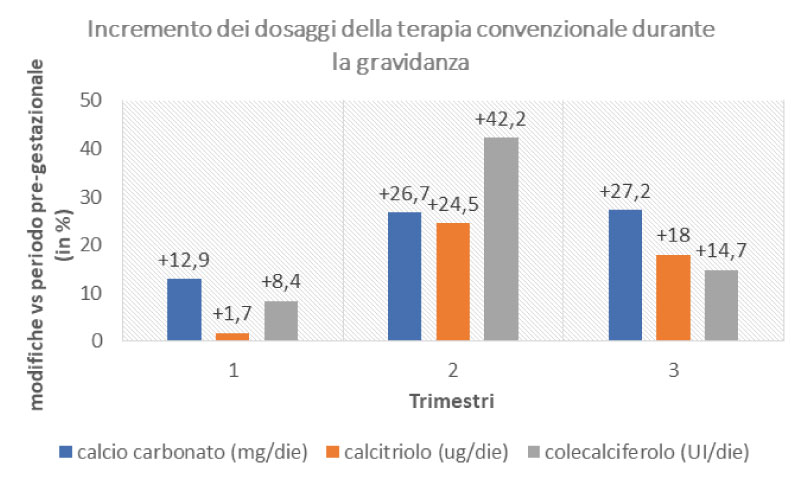
Un recente studio ha raccolto le esperienze di 9 centri di riferimento nel decorso clinico e la gestione di donne con ipoparatiroidismo e pseudo-ipoparatiroidismo in gravidanza [4]. Gli Autori hanno rilevato che la maggior parte delle pazienti presenta un decorso gestazionale e postgestazionale privo di complicanze, mantenendo durante la gravidanza livelli di calcemia tendenzialmente stabili nel range medio-basso di norma, come consigliato (media 8.5 ± 0.8 mg/dl). Tuttavia, sono stati registrati dati rilevanti in termini di nascite pretermine e storia precedente di aborti, che gli Autori non escludono possano essere riconducibili anche a un’inadeguata supplementazione. È stata infine confermata un’ampia variazione nelle dosi di terapia durante la gestazione, possibilmente imputabile anche a modifiche nell’introito di calcio con la dieta, spesso subottimale, che andrebbe valutato. Entrambi i gruppi di donne seguite, infatti, hanno avuto necessità di incrementare i dosaggi di calcio carbonato e calcitriolo rispetto al periodo pregravidico, per poi ridurli nuovamente in maniera progressiva nel corso dei 6 mesi post-partum.
I dati raccolti hanno pertanto sottolineato l’importanza di mantenere un monitoraggio clinico, biochimico e farmacologico attento durante il periodo gestazionale nelle donne affette da ipoparatiroidismo e pseudo-ipoparatiroidismo, al fine di evitare il rischio di possibili complicanze.
Figura 1 principali cambiamenti dell'omeostasi minerale in gravidanza