Chiara Parazzoli1, Iacopo Chiodini1,2, Elisa Cairoli3
1Dipartimento di Biotecnologie Mediche e Medicina Traslazionale, Università deli Studi di Milano, Milano,
Italia; 2U.O. Endocrinologia, ASST Ospedale Niguarda, Milano, Italia; 3Dipartimento di Malattie Endocrine e Metaboliche, IRCCS Istituto Auxologico Italiano, Milano, Italia
Autore corrispondente: Elisa Cairoli [email protected]
Introduzione
La sindrome dell’osso affamato (hungry bone syndrome, HBS) è una condizione di ipocalcemia severa e prolungata (persistente oltre il 4° giorno post-intervento) che rappresenta una potenziale complicanza della paratiroidectomia per iperparatiroidismo primitivo (IPP) o secondario (IPS), ma è stata descritta anche dopo tiroidectomia per tireotossicosi e, più raramente, in pazienti con metastasi ossee osteoblastiche [1-3].
La HBS deriva da un improvviso squilibrio tra formazione e riassorbimento osseo. Dopo esposizione prolungata al paratormone (PTH) o alla tireotossicosi, il turnover scheletrico è aumentato con elevato riassorbimento osseo. Dopo la chirurgia, il rapido decremento dell’ormone prima in eccesso determina una riduzione del riassorbimento osteoclastico e un aumento dell’attività osteoblastica, meccanismo ritenuto responsabile dell’ipocalcemia [1,2].
Quadro Clinico
Il quadro clinico dipende dalle anomalie elettrolitiche presenti ed è proporzionale alla loro entità. È caratterizzato per lo più da segni e sintomi tipici dell’ipocalcemia, come parestesie periorali e/o alle estremità, spasmi muscolari, segni di Chvostek e di Trousseau, fino a convulsioni generalizzate e aritmie cardiache nei casi più gravi. L’ipofosfatemia e l’ipomagnesemia, spesso associate all’ipocalcemia, possono invece causare affaticamento muscolare, astenia, nausea, vomito, tremori e tetania [1].
L’ipocalcemia prolungata da HBS entra in diagnosi differenziale con l’ipoparatiroidismo postchirurgico (rimozione intenzionale/accidentale di tutte le paratiroidi, danno vascolare delle residue) [3].
Fattori di rischio
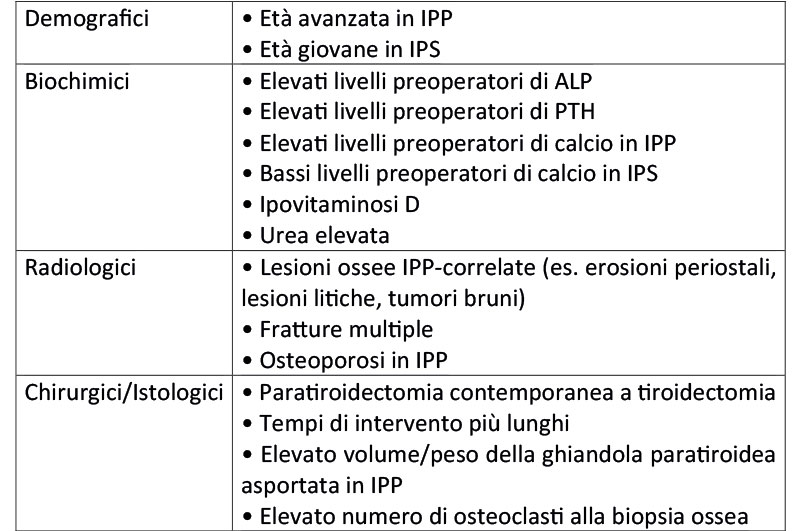
Sono stati descritti diversi fattori in grado di predire lo sviluppo dell’HBS (Tabella 1). Tra questi vi sono alcuni parametri biochimici pre-intervento, come i livelli di calcio, l’ipovitaminosi D ed elevati livelli di PTH e fosfatasi alcalina (ALP); sono da considerare inoltre anche l’età del paziente, la durata e il tipo di intervento chirurgico, il volume/peso dell’adenoma paratiroideo asportato per IPP. Uno dei fattori predittivi più importanti è infine l’evidenza radiologica di malattia ossea IPP-correlata [1-3].
Prevenzione
Poiché l’ipovitaminosi D rientra tra i fattori di rischio per HBS dopo paratiroidectomia, è raccomandata la supplementazione preoperatoria con colecalciferolo per normalizzare i livelli di vitamina D (25-idrossivitamina D >30 ng/mL) e per ridurre i livelli di PTH e il riassorbimento scheletrico [1].
Il trattamento preoperatorio con bisfosfonati, riducendo il turnover osseo prima dell’intervento chirurgico, è stato inoltre proposto per ridurre durata e gravità dell’ipocalcemia post-operatoria. Tuttavia, i dati disponibili, provenienti principalmente da case-reports o studi retrospettivi, sebbene incoraggianti a favore di un effetto protettivo, non sono ancora conclusivi [1,4].
Infine, l’applicazione di un protocollo che preveda la somministrazione entro 3 ore dalla paratiroidectomia di calcio citrato per os a dosaggi e schemi variabili (definiti sulla base di calcemia pre-intervento, patologia mono- o multi-ghiandolare e altre variabili cliniche, come l’osteoporosi o l’obesità) sembra essere utile per evitare la comparsa di ipocalcemia sintomatica in oltre il 92% dei pazienti operati per IPT [5].
Trattamento
Negli stadi precoci dell’HBS la terapia è sovrapponibile a quella dell’ipocalcemia sintomatica acuta per altre cause e richiede generalmente una terapia parenterale: infusione endovenosa molto lenta di 100-300 mg di calcio elementare (1–3 g di calcio gluconato o 0.5–1 g di calcio cloruro diluiti in 100 mL di soluzione glucosata 5% infusi in 10-20 minuti) seguita poi dall’infusione continua per prevenire una ricaduta della calcemia (10 fiale di calcio gluconato 10% diluite in 1000 mL di soluzione glucosata 5% infuse alla velocità iniziale di 50-100 mL/h), possibilmente in vene di grosso calibro o attraverso un catetere venoso centrale per minimizzare il rischio di irritazione locale o necrosi tissutale da stravaso accidentale nei tessuti circostanti, con monitoraggio della calcemia ed eventualmente anche del tracciato elettrocardiografico [6].
Appena possibile andrebbe comunque intrapresa anche la supplementazione con preparazioni di calcio per os (calcio carbonato sino a 3 g/die) e con metaboliti attivi della vitamina D (calcitriolo 0.5-2 μg/die), titolando le dosi sulla base della calcemia. Tale terapia andrà poi proseguita fino alla normalizzazione di tutti i parametri che potrà richiedere da pochi mesi fino a più di 12 mesi postintervento nei casi più gravi [1,6].
Infine, fin dagli stadi iniziali, anche l’ipomagnesiemia, quando presente, andrebbe corretta per via endovenosa o orale, a seconda che siano richieste rispettivamente alte o basse dosi [1].
Conclusioni
La HBS è una complicanza potenzialmente grave della paratiroidectomia per IPP, IPS e della tiroidectomia per tireotossicosi. La terapia prevede l’utilizzo di dosi elevate di calcio e metaboliti attivi della vitamina D per correggere l’ipocalcemia e ripristinare un normale turnover scheletrico [1].
Pur essendo noti molteplici fattori di rischio dell’insorgenza di HBS post-operatoria, sono necessari studi prospettici per definire i trattamenti ottimali pre- e post-intervento al fine rispettivamente di ridurre il rischio di HBS e migliorare la gestione post-intervento.
Tabella 1 Fattori di rischio dell’insorgenza di HBS post-operatoria